 "¿Un superproducto? Definitivamente sí. Pero no ha habido mucha
difusión sobre cómo usarlo o cuáles son sus propiedades", afirmó el
empresario Giancarlo Zamudio, cuya compañía Naturandina, comenzará a
exportar yacón, a razón de cuatro embarques mensuales por un valor de
57.000 dólares cada uno, a Japón, donde lo usarán para dar sabor al
yogurt. El yacón, que es conocido en la región andina desde Venezuela
hasta el norte de Argentina, tiene una textura crujiente y es
refrescante, dulce y jugoso.
"¿Un superproducto? Definitivamente sí. Pero no ha habido mucha
difusión sobre cómo usarlo o cuáles son sus propiedades", afirmó el
empresario Giancarlo Zamudio, cuya compañía Naturandina, comenzará a
exportar yacón, a razón de cuatro embarques mensuales por un valor de
57.000 dólares cada uno, a Japón, donde lo usarán para dar sabor al
yogurt. El yacón, que es conocido en la región andina desde Venezuela
hasta el norte de Argentina, tiene una textura crujiente y es
refrescante, dulce y jugoso.
Archivo del blog
-
►
2013
(67)
- ► septiembre (3)
-
▼
2012
(303)
- ► septiembre (3)
-
▼
marzo
(42)
- Yacon contra el cancer
- Cancer cerebral pinealoma
- Cancer cerebral papiloma de plexo coroideo
- Cancer Cerebral hemangioblastoma del cerebelo
- Ovcell cura cáncer recurrente
- Guía nutricional para personas con cáncer
- Cáncer cerebral meduloblastomas
- Cancer cerebrla linfoma cerebral primario
- Cancer cerebral meningiomas
- Cancer cerebral Ependioma
- Cancer Cerebral Glioblastoma multiforme
- Cancer cerebral Astrocitoma
- Medicamentos contra el cancer cerebral
- Causas de los tumores cerebrales
- Tipos de tumores cerebrales
- Síntomas de cáncer en el cerebro
- Cáncer en el cerebro
- Cáncer óseo infantil
- ¿Qué son los antioxidantes?
- Antioxidantes contra el cancer
- Carne roja y el cancer
- Causas del cáncer de próstata
- Braquiterapia para cancer de prostata
- Que es Cisplatino
- nanopartícula de Cisplatino contra cancer de prostata
- actividad fisica reduce riesgo de morir a paciente...
- Los radicales libres causan cáncer
- circuncisión podria disminuir el contagio de cance...
- ¿Qué es el asbesto y en qué se utiliza?
- Como prevenir la exposicion al asbesto
- Como prevenir cancer mesotelioma
- Que es el asbesto
- Mesotelioma exposición de Asbesto
- Veteranos de marina y mesotelioma
- Cáncer de Asbesto
- Causa de cancer de asbesto
- Tipos de tratamiento contra el mesotelioma
- tratamientos para el mesotelioma del pericardio
- mesotelioma del pericardio
- Mesotelioma Peritoneal
- mesotelioma pleural
- Tipos de Mesotelioma
Yacon contra el cancer
 "¿Un superproducto? Definitivamente sí. Pero no ha habido mucha
difusión sobre cómo usarlo o cuáles son sus propiedades", afirmó el
empresario Giancarlo Zamudio, cuya compañía Naturandina, comenzará a
exportar yacón, a razón de cuatro embarques mensuales por un valor de
57.000 dólares cada uno, a Japón, donde lo usarán para dar sabor al
yogurt. El yacón, que es conocido en la región andina desde Venezuela
hasta el norte de Argentina, tiene una textura crujiente y es
refrescante, dulce y jugoso.
"¿Un superproducto? Definitivamente sí. Pero no ha habido mucha
difusión sobre cómo usarlo o cuáles son sus propiedades", afirmó el
empresario Giancarlo Zamudio, cuya compañía Naturandina, comenzará a
exportar yacón, a razón de cuatro embarques mensuales por un valor de
57.000 dólares cada uno, a Japón, donde lo usarán para dar sabor al
yogurt. El yacón, que es conocido en la región andina desde Venezuela
hasta el norte de Argentina, tiene una textura crujiente y es
refrescante, dulce y jugoso.
Etiquetas: alimentacion contra el cancer
Cancer cerebral pinealoma
- Hoy se reconocen varios tipos de tumores de la glandula pineal: el germinoma (teratoma atípico), el pinealoma (pineocitoma, pineoblastoma), el verdadero teratoma con células derivadas de las tres capas germinales, y el glioma.
- El germinoma es una masa firme que generalmente alcanza 3-4 cm de diámetro. Comprime el colículo superior y estrecha el acueducto de Silvio. A menudo se extiende anteriormente hacia el tercer ventrículo pudiendo comprimir el hipotálamo. Un germinoma puede originarse también en el suelo del tercer ventrículo; este se ha denominado como germinoma ectópico o suprasellar. Microscópicamente, los tumores están compuestos por células epiteliales grandes, esféricas separadas por una red de tejido conectivo reticular, que contiene muchos linfocitos.
- El pinealoma y pineloblastoma reproducen la estructura normal de la glándula pineal. Aumentan la glándula, son invasivos localmente pudiendose extender en el tercer ventrículo y a lo largo del neuroeje. Su crecimiento característico se parece al del germinoma. El teratoma y quistes dermoides y epidermoides no tienen rasgos específicos. Algunos son benignos. Los gliomas son generalmente astrocitoma de grado variable de malignidad. De nuestros casos el 50% de los tumores pineales son germinomas. Los niños, adolescentes y jóvenes adultos son los afectados. Es raro verlos después de la treintena.
- En algunos casos el síndrome clínico de los varios tipos de
pinealoma consiste en un aumento de la Presión Intracraneal. Antes de
esto el signo localizador de mayor valor es un signo de Parinaud
-incapacidad para mirar hacia arriba y pupilas ligeramente dilatadas que
reaccionan a la acomodación pero no a la luz. Estos signos están
relacionados con el hidrocéfalo
(dilatación de la parte posterior del tercer ventrículo comprimiendo el
tegmento del mesencéfalo superior) y no a los efectos locales del
tumor. Algunas veces una ataxia de los miembros, movimientos coreicos o
debilidad espástica aparecen en los estadíos finales del tumor. Pero no
está claro si tales síntomas son debidos a la compresión neoplásica de
la braquia conjuntiva y otras estructuras del mesencéfalo o a la
hidrocefalia. Pubertad precoz se presenta en hombres con germinomas. RNM
y TAc. LCR puede contener células tumorales.
Inicialmente considerados como inoperables, el uso del microscopio quirúrgico hace posible la excisión por vía supracerebelosa o transtentorial. La biopsia es necesaria por que cada tipo de tumor pineal responde de forma diferente al tratamiento. Además ocasionalmente se puede encontrar tan sólo un quiste aracnoideo que puede precisar sólo excisión. Los germinomas deben extirparse en lo más posible, seguido de irradiación del neuroeje. Se está evaluando el uso de quimioterapia en adiccción o sustitución de la radioterapia.
Etiquetas: Cáncer cerebral
Cancer cerebral papiloma de plexo coroideo
Etiquetas: Cáncer cerebral
Cancer Cerebral hemangioblastoma del cerebelo
HEMANGIOBLASTOMA DEL CEREBELO
 Paciente de sexo masculino de 23 años de edad con alteraciones
cerebelosas en la forma de desviación en la marcha y fuertes dolores de
cabeza. Los estudios radiológicos demostraron un tumor en hemisferio
cerebeloso. Se resecó el tumor y se realizó estudio histopatológico que
demostró una neoplasia benigna con vasos capilares tapizados por células
endoteliales de citoplasma de aspecto vacío y vasos que se formaban en
el citoplasma de algunas células. Las células sin atipìas ni mitosis. Se
hizo el diagnóstico de HEMANGIOBLASTOMA DEL CEREBELO.
Paciente de sexo masculino de 23 años de edad con alteraciones
cerebelosas en la forma de desviación en la marcha y fuertes dolores de
cabeza. Los estudios radiológicos demostraron un tumor en hemisferio
cerebeloso. Se resecó el tumor y se realizó estudio histopatológico que
demostró una neoplasia benigna con vasos capilares tapizados por células
endoteliales de citoplasma de aspecto vacío y vasos que se formaban en
el citoplasma de algunas células. Las células sin atipìas ni mitosis. Se
hizo el diagnóstico de HEMANGIOBLASTOMA DEL CEREBELO.
Etiquetas: Cáncer cerebral
Ovcell cura cáncer recurrente
El cáncer recurrente también es curable con Ovcell
Ovcell es la medicina biomolecular más avanzada que existe en el mundo, cura todas las enfermedades, elimina definitivamente el dolor y rejuvenece todo el organismo. Ovcell cura el cáncer, la diabetes, la artrosis y más de 100 enfermedades conocidas.
Ovcell reconstruye los tejidos a partir de la activación de las células madre. Reconstruye tejido óseo y adiposo, cartílagos, articulaciones, músculo cardíaco. Al activar y nutrir las células madre, Ovcell es eficaz en el tratamiento y la curación de diferentes enfermedades tales como: cáncer, infartos, artrosis, obesidad y osteoporosis.Etiquetas: Tratamientos
Guía nutricional para personas con cáncer
GUANABANA (GRAVIOLA, ANONA; ZAPOTE DE VIEJAS, ETC): se ha encontrado recientemente que la guanábana posee anonacina, un compuesto que puede tener efectos para combatir el cáncer.
Vegetales frescos y cereales integrales: aportan al cuerpo energía, nutrientes y, sobre todo, fibra de gran calidad, ayudaran a mantener el intestino en excelentes condiciones y a elevar la calidad de la sangre y líquidos del cuerpo. El brócoli (brécol), la zanahoria, la col, la coliflor, la alfalfa, el tomate rojo y la cebolla no deben faltar en tu dieta.
ACEITE DE OLIVA DE PRIMERA EXTRACCIÓN: contiene un fenol que ha sido probado y el cual evita el crecimiento tumoral.
ALIMENTOS ANTIOXIDANTES: ayudan a revitalizar y regenerar células dañadas, deterioradas y enfermas. Algunos de los alimentos más ricos en antioxidantes son: las uvas, las frutas cítricas y ácidas, el pimiento, las semillas de la manzana, aloe, los arándanos, el limón, el ajo, las bayas de goji, las algas marinas, las naranjas, los tomates rojos. etc.
Etiquetas: alimentacion contra el cancer
Cáncer cerebral meduloblastomas
-
El meduloblastoma representa alrededor del 20% de los tumores cerebrales en pacientes pediátricos.
-
Se observan con mayor frecuencia en la primera década de vida, y la mitad de ellos afecta a niños menores de seis años de edad.
-
Estos tumores son ligeramente más frecuentes en los varones que en las mujeres.
-
La mayoría de los pacientes tienen antecedentes de cefalea y vómitos matutinos, que empeoran con el tiempo.
-
Debido a la ubicación del tumor, los pacientes también pueden experimentar trastornos en la destreza y problemas con tareas como la escritura manual.
-
Suele observarse un deterioro gradual en el desempeño escolar.
-
Rara vez los pacientes pueden presentar una disminución visual al momento del diagnóstico.
-
Si el tumor se diseminó a la médula espinal, los síntomas pueden incluir dolor de espalda, dificultad para caminar e incapacidad para controlar las funciones intestinales y de la vejiga.
-
Para tratar el meduloblastoma se utilizan cirugía, radioterapia y quimioterapia. El objetivo de la intervención quirúrgica consiste en extirpar la mayor cantidad de masa tumoral que sea posible. Cuando la cirugía es practicada por neurocirujanos altamente entrenados que utilizan técnicas modernas, la mayoría de los tumores pueden extirparse por completo. Después de la cirugía, se realizan pruebas para determinar si existe tumor residual en el sitio de la intervención, y si el tumor se diseminó y a dónde.
-
Los pacientes cuyos tumores fueron extirpados por completo y que no se diseminaron, actualmente se tratan con dosis bajas de irradiación al cerebro y la médula espinal. La meta consiste en disminuir los efectos colaterales a largo plazo producidos por la irradiación. Posteriormente, los pacientes reciben quimioterapia. En un estudio nacional, el 80% de los niños tratados de esta forma sobrevivieron. Se requiere de más tiempo para observar si este enfoque reduce los efectos tardíos y mejora la calidad de vida.
-
Si el tumor se diseminó a otras áreas del cerebro y la médula espinal (o en casos raros, a la médula ósea) se considera que el paciente es de alto riesgo. Estos pacientes reciben dosis más altas de radioterapia antes de la quimioterapia.
-
Los científicos de laboratorio están tratando de entender los cambios genéticos que se producen dentro de las células tumorales que las convierten en cancerosas.
-
Los oncólogos especializados en radiación están estudiando la forma de administrar radioterapia para aniquilar las células tumorales reduciendo el daño al tejido cerebral sano circundante.
-
Los estudios de desarrollo farmacológico identificaron nuevos agentes que parecen prometedores en modelos experimentales de estos tumores. Estos agentes se están estudiando en pacientes con enfermedad de alto riesgo.
-
Otro enfoque clínico consiste en utilizar células madre de la sangre para permitir la administración de dosis altas de quimioterapia que, de otro modo, reducirían peligrosamente el recuento sanguíneo.
-
Actualmente se están estudiando quimioterapias más cortas y más intensas en niños con tumores de bajo y de alto riesgo.
Etiquetas: Cáncer cerebral
Cancer cerebrla linfoma cerebral primario
Los pacientes con sistemas inmunitarios debilitados están en mayor riesgo de presentar linfoma cerebral primario. Las causas frecuentes de un sistema inmunitario debilitado abarcan:
- VIH
- Trasplante de órganos, especialmente de corazón
La tasa del linfoma cerebral primario está aumentando, sin embargo, este cáncer aún es raro.
Síntomas
- Cambios en el habla
- Cambios en la visión
- Confusión
- Fiebre
- Alucinaciones
- Dolores de cabeza
- Insensibilidad al calor, al frío, al dolor
- Cambios en la personalidad
- Convulsiones
- Debilidad en las manos
- Pérdida de peso
- Biopsia del cerebro
- Tomografía computarizada y resonancia magnética de la cabeza
- Punción raquídea (punción lumbar) para llevar a cabo exámenes como:
- conteo celular en LCR
- citología en el LCR
- citometría de flujo en el LCR
- Proteína total en LCR
El tratamiento de pacientes con sistemas inmunitarios debilitados no es tan efectivo, pero está mejorando.
La radioterapia alguna vez fue el principal tratamiento para el linfoma cerebral primario, pero ahora generalmente se administra sólo para pacientes que no responden a la quimioterapia.
Muchos pacientes reciben más de un tratamiento. Esta terapia combinada abarca fármacos como temozolomida, rituximab, citarabina y etopósido.
Recientemente, se ha tratado a pacientes más jóvenes con dosis altas de quimioterapia. Después de la quimioterapia, los pacientes son sometidos a un autotrasplante de células madre.
Pronóstico
Sin tratamiento, los pacientes con un linfoma cerebral primario sobreviven menos de dos meses. Los pacientes tratados con quimioterapia a menudo sobreviven 3 a 4 años o más.
Alrededor de un 40% de los pacientes están vivos a los 5 años. Los pacientes de edad avanzada en general tienen un pronóstico menos alentador que los pacientes más jóvenes.
Posibles complicaciones
Dentro de las posibles complicaciones se encuentran:
- Efectos secundarios de la quimioterapia, incluyendo conteos sanguíneos bajos
- Efectos secundarios de la radiación, incluyendo confusión, dolores de cabeza, problemas del sistema nervioso (neurológicos) y muerte tisular
- Retorno (recurrencia) del linfoma
Etiquetas: Cáncer cerebral
Cancer cerebral meningiomas
 Son
los únicos tumores del cerebro que son más comunes en las mujeres que
en los hombres. Afectan a las personas de todas las edades, pero son más
frecuentes entre las edades de 40 a 60 años.
Son
los únicos tumores del cerebro que son más comunes en las mujeres que
en los hombres. Afectan a las personas de todas las edades, pero son más
frecuentes entre las edades de 40 a 60 años.Una recurrencia de meningiomas puede requerir de tratamiento adicional como la radio terapia.
Etiquetas: Cáncer cerebral
Cancer cerebral Ependioma
Es un tumor de comportamiento paradojal, pues es más probable una prolongada sobrevida e incluso una curación en un niño con ependimoma anaplásico supratentorial con resección total que en un paciente con ependimoma de bajo grado en la fosa posterior, donde raramente se logra una resección total.
El aspecto del tumor varía según su localización. En los ventrículos laterales adopta la forma del ventrículo y cuando es extraventricular, en el parénquima cerebral mimetiza un astrocitoma, pues a veces es también quístico.
En la fosa posterior se origina en el piso o en el techo del IV ventrículo, al que ocupa totalmente en su crecimiento. El tumor suele extenderse hacia el ángulo pontocerebeloso, aflorar en la cisterna magna y apoyarse sobre la superficie del tronco cerebral.
Es un tumor blando, que se aspira fácilmente, de color grisáceo, que se delimita bien del tejido normal. Generalmente tiene un punto de implante en el tronco cerebral que es en realidad donde el tumor se origina y es allí donde no se debe intentar resecarlo todo, pues se puede producir daño irreparable en el tronco cerebral.
Las rosetas ependimarias, o rosetas verdaderas, son acúmulos de células en forma radiada alrededor de una luz central. Este elemento histológico es patognomónico del ependimoma pero sólo está presente en la minoría de los casos.
En cambio, las seudorrosetas también están formadas por acúmulos de células ordenadas radialmente alrededor de vasos sanguíneos. Estos elementos están presentes en la mayoría de los casos pero no son patognomónicos.
El ependimoma puede presentar cambios regresivos que incluyen áreas de degeneración mixoide, hemorragia intratumoral y focos de cartílago. Las calcificaciones son muy frecuentes y ayudan al diagnóstico en la tomografía computada (TAC).
El ependimoma anaplásico es la variante maligna del ependimoma. Es de rápido crecimiento, alto índice mitótico, frecuentemente acompañado de proliferación microvascular y necrosis. Corresponde al grado III de la clasificación de la OMS. Es más frecuente en niños pequeños y en el compartimiento supratentorial.
En el ependimoma en general, la diferenciación histológica no se correlaciona con la evolución, pues un ependimoma de bajo grado, benigno en apariencia, puede comportarse localmente muy agresivo.
Este tumor, al igual que el meduloblastoma, puede diseminarse por LCR y producir metástasis, tanto en el parénquima cerebral como en la médula espinal . El 15% de los pacientes tienen evidencia de diseminación al diagnóstico.
A medida que el tumor crece y ocupa el IV ventrículo, muchas veces en su totalidad, se produce hidrocefalia triventricular con los signos propios de SHE: cefaleas matinales que calman con el vómito, vómitos a veces "en chorro", edema de papila. Este último signo puede llevar a la ceguera por atrofia de papila, aunque se haya removido el tumor, si el SHE fue de larga evolución.
Es común en el ependimoma el compromiso de pares craneanos, sobre todo VII y VIII, dado que el tumor generalmente nace del piso del IV ventrículo e infiltra los núcleos de dichos pares craneanos, lo que raramente ocurre con el meduloblastoma. La parálisis del VI par, generalmente, está producida por la hidrocefalia.
Muchas veces los padres refieren cambios de carácter en el niño, mal comportamiento escolar, progresiva dificultad en el aprendizaje, etc.
Cuando el ependimoma está localizado en el compartimiento supratentorial, crece en el interior del sistema ventricular formando a veces un verdadero molde de los ventrículos laterales y/o del III ventrículo. Al crecer dentro de cavidades, el paciente permanece asintomático por mucho tiempo, adquiriendo el tumor grandes dimensiones antes de dar sintomatología. Cuando el crecimiento tumoral produce obstrucción a la circulación del LCR, aparecen los síntomas de SHE por hidrocefalia3.
Otras veces el tumor crece, como dijimos, alejado del sistema ventricular: ependimoma extraventricular, y se comporta como cualquier proceso expansivo intraparenquimatoso cuya sintomatología estará dada por la ubicación del tumor: convulsiones, paresias, trastornos de conducta, etc.
En los ependimomas de fosa posterior, ya sean de bajo grado o anaplásico, solo es posible la resección total en los casos que nacen del techo del IV ventrículo, pero la mayoría nace del piso del IV ventrículo, por lo que la resección subtotal es la regla para no producir un daño neurológico permanente en el niño. En estos casos se debe dejar una pequeña capa de tumor adherida al piso del IV ventrículo debidamente coagulada. En estos casos de resección subtotal, se completa el tratamiento con radioterapia local conformada (acelerador lineal) sea un ependimoma de alto grado o no.
Actualmente se está realizando radioterapia conformada también en niños menores a partir del año de edad. Investigadores del St. Jude Hospital han reportado que el tratamiento de pacientes en este grupo de edad con radioterapia conformada no presenta significativo déficit en su posterior función neurocognitiva6. Por otro lado ningún esquema de quimioterapia ha demostrado ser efectivo en estos tumores por lo que por el momento su uso ha sido restringido.
En el ependimoma supratentorial la posibilidad de resección total es mucho más frecuente. Cuando se logra resección total, confirmada por biopsia negativa de las paredes de la loge operatoria, la impresión del cirujano, y la IRM libre de tumor, no se aplica radioterapia aunque se trate de un ependimoma anaplásico. Si la resección no es total, en el ependimoma se espera su crecimiento y se lo somete a un "second look" (reoperación). En cambio, en el ependimoma anaplásico, si la resección no pudo ser total, se completa con radioterapia conformada local. Un ejemplo es el paciente de la figura 10 que fue operado a la edad de 1 año en 1988 de un ependimoma de bajo grado muy calcificado. Actualmente, después de 20 años sin recidiva se lo considera curado.
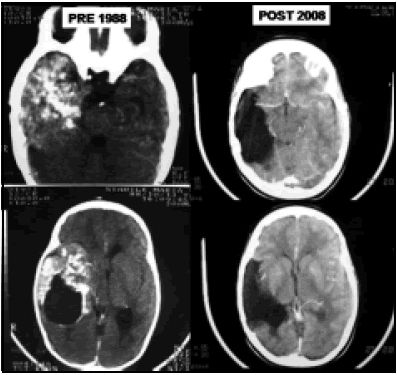 Fig. 10. Ependimoma de bajo grado operado en el año 1988 con resección total y su control 20 años después sin recidiva.
Fig. 10. Ependimoma de bajo grado operado en el año 1988 con resección total y su control 20 años después sin recidiva.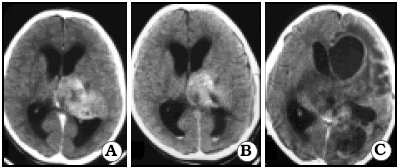 Fig. 11
Paciente de 1 año de edad operada en 1990 de un ependimoma anaplásico
con resección subtotal: A. Preoperatorio; B. Postoperatorio inmediato;
C. Diseminación en ambos hemisferios un año después de la cirugía.
Fig. 11
Paciente de 1 año de edad operada en 1990 de un ependimoma anaplásico
con resección subtotal: A. Preoperatorio; B. Postoperatorio inmediato;
C. Diseminación en ambos hemisferios un año después de la cirugía. La diseminación, al igual que en el meduloblastoma, se realiza por vía de la leptomeninge. Las metástasis espinales son más frecuentes en el ependimoma infratentorial anaplásico, pero también el de bajo grado puede darlas, aunque menos frecuentemente.
La diseminación neoplásica se trata con radioterapia local pero siempre es de pronóstico fatal en el ependimoma.
El tratamiento de elección es la resección total; cuando ésta no es posible se completa con radioterapia conformada local en los ependimomas de fosa posterior, sean anaplásicos o no. En los ependimomas supratentoriales, si la resección no es total se completa con radioterapia conformada local solamente en los anaplásicos.
El tratamiento de las metástasis es la radioterapia local.
La quimioterapia no ha demostrado ser efectiva en ninguno de los dos tipos de ependimoma. La sobrevida es mejor y las posibilidades de curación son mucho más elevadas en un ependimoma anaplásico supratentorial con resección total, que en un ependimoma de fosa posterior, histológicamente benigno, con resección subtotal.
La sobrevida está directamente relacionada al grado de exéresis y no a la anaplasia. El peor pronóstico es en los niños menores de 3 años con resección parcial.
Etiquetas: Cáncer cerebral
Cancer Cerebral Glioblastoma multiforme
Glioblastoma multiforme. Representa el 25% de todos los
tumores cerebrales, el 55% de los tumores del grupo glioma, el 90% de
los gliomas de los hemisferios cerebrales del adulto. La punta de
incidencia es la edad media de la vida. Hombres doble que mujeres.
Se trata de un tumor altamente maligno muy infiltrante que
puede alcanzar un enorme tamaño antes de que llame la atención médica.
Puede extenderse hasta la superficie meníngea o pared ventricular. Las
células malignas trasportadas por el LCR, pueden formar focos distales
en las raices espinales o causar una amplia gliomatosis meníngea. Las
metástasis extraneurales son muy raras generalmente afectan al hueso y
ganglios lenfáticos después de la craneotomía. Cerca del 50% son
bilaterales o ocupan más de un lóbulo o hemisferio. Entre el 3 y 6% son
multicéntricos.
El tumor tiene una apariencia variada, siendo gris moteado,
naranja o marrón dependiendo del grado de necrosis y la presencia de
hemorragia, reciente o antigua. Es altamente vascular y en una
arteriografía se puede observar una red de vasos anormales que dan lugar
a confusión con un hemangioma y desplazamiento de los vasos normales
como resultado del efecto de masa. Alguna porción del ventrículo lateral
se encuentra desplazado con frecuencia, tanto el ventrículo lateral
como el tercero puede ser desplazado contralateralemnte, rasgos que se
demuestran con la TAC.
Los rasgos histológicos característicos son
una gran celularidad con pleomorfismo e hipercromatismo de los núcleos;
astrocitos identificables con fibrillas en combinación con astroblastos
en muchos casos, células tumorales gigantes y células con mitosis;
hiperplasia de las células endoteliales de los vasos pequeños y
necrosis,hemorragia y trombosis de los vasos. Originalmente se pensó
como derivado de células embrionarias primitivass, se piensa ahora que
deriva de anaplasia de astrocitos maduros. Kernohan sugiere que el
término glioblastoma sea sustituido por el de astrocitoma maligno,grado 3
o 4..Normalmente los términos más empleados son glioblastoma multiforme y astrocitoma anaplásico,
estos términos normalmente corresponden a los astrocitomas grados 3 y
4. los dos tumores difieren en la edad de comienzo y respuesta al
tratamiento. La edad media del pacientes con glioblastoma multiforme es
de 56 años y con astrocitoma anaplásico de 46. En las series amplias
recientes, la supervivencia postoperatoria a los 18 meses fue del 15% en
los pacientes con glioblastoma y del 62% en pacientes con astrocitoma
anaplásico.
Clínicamente, los síntomas cerebrales difusos
y convulsiones (presentes en el 30-40% de los casos) dan paso en pocas
semanas a un sindrome más definido frontal, parietal, temporal o
callosal. Raramente sin embargo los síntomas apuntan a un solo lóbulo
cerebral y basta con apuntar a la región amplia que se encuentra
involucrada. McCabe observa que el 10% de los glioblastomas comienzan
con síntomas mentales confirma nuestra propia experiencia.
En un grupo minoritario de pacientes (4%)el comienzo de los
síntomas puede ser agudo. Esto es atribuido a hemorragia o a la rápida
expansión de un quiste en el tumor. El LCR es ocasionalmente
sanguinolento en estas circustancias. Nosotros hemos observado también
pacientes en los que los síntomas evolucionan en dos o tres semanas y a
pesar de la cirugía mueren rápidamente.Sin embargo en la mayoría de los
pacientes los síntomas están presentes durante tres, seis meses antes de
que el diagnóstico se establezca. El desarrollo rápido de síntomas
cerebrales focales se relaciona normalmente con el edema cerebral,
hemorragia y necrosis más que con la infiltración del tumor. Es
considerable el tamaño que pùede alcanzar el tumor antes de que
trastorne la función cerebral.
La historia natural del glioma es bien
conocida. Menos de un quinto de los pacientes sobreviven al año del
comienzo de los síntomas y sólo el 10% a los sos años. El edema cerebral
el incremento de la presión intracraneal y la herniación del lóbulo
temporal son las causas immediatas de muerte.

El tratamiento es más que insatisfactorio.
- Cirugía: En la operación sólo parte del tumor puede ser extirpado. El caracter multicéntrico y difusamente infiltrativo( ) de estos tumores desafían al escalpelo. Siguiendo a la máxima resección posible, sin la adición de quimioterapia y radioterapia la media de supervivencia es de sólo 14 semanas y pocos pacientes sobrevien más allá del año.
- Radioterapia La terapia de radiación a dosis de 5000 rads durante un periodo de 3 a 4 semanas, incrementa la supervivencia por cinco meses.
- Quimioterapia Temozolamida,
En 2002 Stupp y cois, publican sus resultados finales en un grupo de
pacientes a los que se les administra TMZ concomitantemente con RDT como
tratamiento de primera línea, en pacientes diagnosticados de G.M. de
novo, mostrando su seguridad y eficacia, al prolongar la supervivencia
global. Ha mostrado una buena actividad como quimioterápico usado
individualmente, un perfil de seguridad aceptable y beneficios en la
supervivencia con AA recurrentes.
- La adición del agente quimioteraeútico BCNU incrementa la supervivencia sólo modestamente. La dexametasona mejora la función neurológica. La superviencia más allá de los dos años es escepcional, las mayor parte de los pacientes mueren en el intervalo de un año.
Los pacientes con tumores cerebrales de cura infrecuente o irresecables deberán considerarse idóneos para participar en ensayos clínicos que evalúan la irradiación hiperfraccionada, la radiación de fracción acelerada, la radiocirugía estereotáctica, los radiosensibilizadores, la hipertermia, la braquiterapia intersticial o la radioterapia intraoperatoria usada en junto con la radioterapia de haz externo para mejorar el control local del tumor. Estos pacientes también son idóneos para participar en estudios que evalúan nuevos fármacos y modificadores de respuesta biológica después de radioterapia o para ambos. Grupos cooperativos se encuentran evaluando nuevas opciones de tratamiento.
Cancer cerebral Astrocitoma
Los tumores astrocitoma son una forma de glioma con células en forma
de estrella. A menudo y por largos periodos crecen muy lento o no del
todo. Por lo tanto, una cercana observación más que un tratamiento es
posible en algunos casos (especialmente en aquellos asociados con
neurofibromatosis).
Síntomas
Los síntomas generales de un
astrocitoma son el resultado de una presión que crece en el cráneo.
Estos síntomas son dolor de cabeza, vómito y cambios en los estados
mentales. Otros síntomas, tales como somnolencia,letargo,terquedad,
cambios en la personalidad, desórdenes de conducta y problemas con sus
facultades mentales, se presentan tempranamente en uno de cada cuatro
pacientes con tumores cerebrales malignos.
 |
| RM axial ,sagital y coronal con contraste de un astrocitoma |
Los síntomas de un astrocitomas varían dependiendo en que parte del cerebro se localice y esté siendo afectada por el tumor (o en que glándula o nervio). A veces la naturaleza de los ataques pueden determinar la localización del tumor cerebral.
Diagnóstico
Una evaluación neurológica se deberá realizar si el paciente presenta crecientes signos de disfunción mental, nuevos ataques, dolores de cabeza persistentes o que exista evidencia de presión dentro del cráneo como vómito o hinchazón o una protuberancia en la mancha ciega en la parte posterior del ojo.
Un neurólogo (quien es un doctor que ha recibido capacitación especial y adicional en el diagnóstico y tratamiento de desórdenes del cerebro, medula y nervios de la columna) realiza un examen completo, el cual puede incluir una resonancia magnética (IRM) escáner, una tomografía computarizada (TC o TAC) escáner o unos rayos X del torax para determinar si el tumor se ha extendido desde alguna otra parte del cuerpo. Una IRM encuentra por lo general astrocitomas de bajo grado antes que una TC. Una angiografía cerebral se utiliza muy rara vez para diagnosticar un tumor cerebral, pero se puede realizar antes de una cirugía.
Dependiendo de los síntomas que presente el paciente se realizarán pruebas especializadas. Estas pruebas incluyen el campo visual, la agudeza visual y la audición.
Si los resultados de otras pruebas no son concluyentes, se puede realizar un examen del fluido que rodea el cerebro y la medula espinal. Esto por lo general es necesario.
Tratamiento
El tratamiento para un tumor cerebral depende de la naturaleza del tumor, lo rápido que esté creciendo, los síntomas que ocasiona y el lugar en el que se encuentra. Normalmente se utilizan diversos enfoques para su tratamiento. La cirugía suele hacerse para brindar un diagnóstico y para mejorar los síntomas. Esto debe ser suficiente para curar tumores cerebrales benignos.
Para tratar los gliomas se requiere de terapia de radiación. La terapia de radiación puede ser benéfica para tumores que tienen poco tiempo y que se extendieron desde otras partes del cuerpo. La quimioterapia también beneficia a algunos pacientes con dichos tumores cerebrales.
Fuente: www.cedars-sinai.edu
Etiquetas: Cáncer cerebral
Medicamentos contra el cancer cerebral
Las causas de un tumor cerebral
Etiquetas: Cáncer cerebral
Causas de los tumores cerebrales
Etiquetas: Cáncer cerebral
Tipos de tumores cerebrales
Tumores intracraneales primarios:
e denominan tumores cerebrales primarios a aquellos que se originan en el cerebro, es decir, que no tienen su origen en otras partes del cuerpo. Suelen aparecer durante la infancia y también a partir de los cuarenta o cincuenta años. El tipo de tumor y su localización vienen determinados por la edad; en la infancia y adolescencia predominan los astrocitomas infratentoriales y los tumores de la línea media como el meduloblastoma y el pinealoma; en la edad adulta, los astrocitomas anaplásicos y glioblastomas (que son los tumores intracraneales primarios más diagnosticados aunque el más frecuente en series autópsicas es el meningioma). El origen de los tumores intracraneales primarios es desconocida. Algunas enfermedades hereditarias presentan una elevada incidencia de tumores intracraneales, lo que sugiere la existencia de factores genéticos predisponentes.Astrocitoma:
Se trata de otro tipo de glioma. Los gliomas son tumores que crecen a partir de los tejidos que sostienen y rodean a las células nerviosas. El astrocitoma comprende un grupo de tumores con formas de conducta biológica muy diferente. Existen astrocitomas pilocíticos, difusos y anaplásicos. El tratamiento del astrocitoma pilocítico es quirúrgico. En los astrocitomas difusos de bajo grado de malignidad se recomienda practicar radioterapia después de la cirugía, sobre todo si quedan restos tumorales. El tratamiento de los anaplásicos es el mismo que el de los glioblastomas. La supervivencia está en relación al grado de malignidad. La mayoría de los tumores pilocíticos no aparecen de nuevo después de haber sido extirpados en su totalidad. Por contra, la supervivencia media de los pacientes con astrocitoma anaplásico es inferior a los 3 años.Glioblastoma multiforme:
Este tumor representa el 20 por ciento de todos los tumores intracraneales y pertenece a la familia de unos tumores llamados gliomas (en realidad, la mitad de los gliomas, son glioblastomas). Los gliomas son tumores que crecen a partir de los tejidos que sostienen y rodean a las células nerviosas. Suele aparecer en la quinta o sexta década de vida y afecta más a los hombres que a las mujeres (un 60 por ciento a hombres y un 40 por ciento a mujeres). Se localiza habitualmente en los hemisferios cerebrales y en un 5-10 por ciento de los casos se origina en más de un lugar. Se comporta con marcada malignidad, invadiendo rápidamente el tejido cerebral y a menudo tiene ya un gran tamaño en el momento de ser diagnosticado, ocupando más de un lóbulo cerebral o extendiéndose al hemisferio opuesto a través del cuerpo calloso (el cuerpo calloso es un conglomerado de fibras nerviosas blancas que conectan estos dos hemisferios). El cuadro clínico consiste inicialmente en manifestaciones generales como cefalea, vómitos, trastornos mentales y crisis convulsivas (epilépticas) siguiéndose al cabo de pocas semanas de un síndrome focal lobar o de un síndrome del cuerpo calloso. Dado que se trata de un tumor muy vascularizado en ocasiones el debut puede ser ictal (con muerte de tejido cerebral) debido a una hemorragia intratumoral. El tratamiento consiste en cirugía lo más radical posible seguida de radioterapia.Ependimoma:
Es un tumor derivado de las células ependimarias. Estudiando el tejido aparece como "benigno", pero una minoría de tumores presentan cambios anaplásicos. El cuadro clínico depende de la localización. Los ependimomas del cuarto ventrículo causan hidrocefalia (dilatación anormal de los ventrículos cerebrales a causa del exceso de líquido cefalorraquídeo en el cerebro) y un síndrome de hipertensión intracraneal general. El tratamiento consiste en la extirpación del tumor seguida de radioterapia local. En los ependimomas anaplásicos se recomienda radioterapia craneoespinal para prevenir la diseminación de las células tumorales.Meningiona:
Es un tumor benigno originado a partir de células aracnoideas. Representa el 15 por ciento de todos los tumores intracraneales, predomina en mujeres en proporción de 2 a 1 y su máxima frecuencia se da en la séptima década de la vida. Es un tumor bien delimitado, redondeado o aplanado (meningioma en placa) y separado del tejido esencial del cerebro por una cápsula. Se origina en las células de la membrana que recubre el cerebro. El tratamiento ideal es la extirpación radical del tumor. Cuando su situación no permite extraerlo completamente lo habitual es que vuelva a aparecer, en este caso se recomienda la radioterapia local sobre el lecho tumoral.Linfoma cerebral primario:
Representa el 1-2 por ciento de todos los tumores intracraneales primarios pero su incidencia está aumentando debido a la asociación que tiene con estados de inmunosupresión adquirida ( SIDA, quimioterapia prolongada, trasplantados) o congénita ( ataxia-telangiectasia , síndrome de Wiskott-Aldrich ). En su mayoría son linfomas de células B (tumores del tejido linfático) con grado intermedio o alto de malignidad. Se localizan en cualquier parte del cerebro, cerebelo y médula espinal y en un 10 por ciento de los casos se hallan en más de una localización. Es un tumor de crecimiento rápido, altamente celular e infiltrativo y con gran capacidad para invadir el sistema ventricular y el espacio subaracnoideo causando ventriculitis y meningitis linfomatosas. El 30 por ciento de los linfomas cerebrales primarios desaparecen con tratamiento esteroideo, pero posteriormente vuelven a aparecer. La cirugía sólo tiene valor diagnóstico. La radioterapia holocraneal consigue supervivencias medias de 12 meses. El tratamiento combinado de radioterapia y quimioterapia ha ofrecido en estudios preliminares mejores resultados que la radioterapia sola.Meduloblastoma:
Se trata de un tumor con origen en las células embrionarias. Su comportamiento es maligno. El cuadro clínico se caracteriza por cefalea matutina progresiva, vómitos, vértigos y sensación de inestabilidad. La exploración física muestra coordinación escasa y movimientos inseguros, movimientos inconscientes y rápidos del globo ocular y papiledema (inflamación del nervio óptico en su entrada en el ojo). No es infrecuente la aparición de metástasis sistémicas (reproducción de las células tumorales) en ganglios linfáticos, huesos y pulmón. El tratamiento consiste en la extirpación del tumor seguida de radioterapia sobre todo en el neuroeje. Se recomienda quimioterapia si la extracción del tumor sólo ha sido parcial o existe riesgo de que vuelva a aparecer.Hemangioblastoma del cerebelo:
Se trata de un tumor benigno que suele situarse en el cerebelo causando un síndrome vermiano o hemisférico con ataxia (incapacidad para controlar los movimientos musculares voluntarios), nistagmo (movimientos inconscientes y rápidos del globo ocular), cefalea e inflamación del nervio óptico en su entrada en el ojo (papiledema). El hemangioblastoma del cerebelo a menudo se acompaña de angiomas retinianos (lunares en la retina) y de otras alteraciones típicas de la enfermedad de Von Hippel- Lindau como quistes pancreáticos y tumores derivado de las células de los túbulos renales (hipernefroma). La extirpación completa del tumor es curativa.Papiloma del cuarto ventrículo:
Se origina en el epitelio de los plexos coroideos, sobre todo en el ventrículo lateral y en el cuarto ventrículo. Son tumores de la infancia, el 5O por ciento aparece durante el primer año y el 75 por ciento en la primera década. El cuadro clínico consta de cefalea, somnolencia, vómitos, diplopía (visión doble de los objetos, debido a trastornos de la coordinación de los músculos oculares), alteración de la marcha y papiledema (inflamación del nervio óptico en su entrada en el ojo).Pinealoma:
Son tumores originados en la glándula pineal. Ésta, situada en medio del cerebro, controla el reloj biológico del organismo, más concretamente, el mecanismo que controla el ciclo del sueño y la vigilia. Se distinguen varios tipos histológicos: germinoma, pinealoma (pineocitoma, pineoblastoma), teratoma y glioma. El más frecuente es el germinoma. El germinoma suele aparecer en la infancia y primera adolescencia con leve predominio en varones.El cuadro clínico consta de un síndrome de hipertensión intracraneal combinado con signos típicos como parálisis de la mirada vertical hacia arriba (síndrome de Parinaud) y alteraciones pupilares. El tratamiento consiste en la extirpación quirúrgica lo más amplia posible seguida de radioterapia. En general tiene muy buen pronóstico excepto en los pacientes cuyo germinoma tiene componentes de coriocarcinoma y carcinoma embrionario en los que se recomienda combinar el tratamiento con quimioterapia.
Craniofaringioma:
Se trata de un tumor congénito. Aparece en la infancia y adolescencia tardía. Provoca comprensión del quiasma óptico y, por eso, el cuadro clínico combina síntomas dependientes de la hipertensión intracraneal (cefalea, vómitos, papiledema) con alteraciones quiasmáticas (atrofia óptica, hemianopsia o visión deficiente en la mitad del campo visual). También produce alteraciones hipofisarias (amenorrea, trastorno de la líbido) e hipotalámicas (somnolencia, anomalías en el control de la temperatura corporal, diabetes insípida). El tratamiento es quirúrgico.
Neurinoma del acústico:
La mayor incidencia se da en la quinta y sexta década, afectando a ambos sexos por igual. La clínica depende del tamaño. En la primera etapa aparecen los síntomas de hipoacusia (disminución de la sensibilidad auditiva), vértigo y acúfenos (sensaciones anormales en los oídos, normalmente, zumbidos). A medida que se extiende aparece paresia facial (parálisis incompleta o transitoria facial), ataxia (incapacidad de coordinar movimientos musculares voluntarios), hipoestesia de la cara, dismetría (trastorno de la amplitud de los movimientos), parálisis del hipogloso (del nervio debajo de la lengua) y del vago (nervio neumogástrico) e hidrocefalia (dilatación anormal de los ventrículos cerebrales a causa del exceso de líquido en el cerebro). El tratamiento es quirúrgico.
Etiquetas: Cáncer cerebral
Síntomas de cáncer en el cerebro
Los síntomas de los tumores intracraneales aparecen cuando el tejido
cerebral ha sido destruido o cuando aumenta la presión en el cerebro.
Ya veremos que esto puede suceder tanto en tumores malignos como en
benignos. Los síntomas generales empiezan por la alteración de algunas
funciones mentales, sobre todo enlentecimiento y apatía, cefalea,
vómitos, nauseas, inestabilidad, crisis epilépticas generalizadas y
edema de papila (hinchazón del nervio ocular a causa de la presión en
el cerebro); la mayoría de estos síntomas están causados por la
presencia de hipertensión intracraneal. Existen síntomas más graves que
produce el propio crecimiento del tumor y dependen de la localización
topográfica de la lesión.
Los más comunes son:
- Paresias (parálisis transitorias o incompletas).
- Crisis motoras parciales
- Afasias (problemas para utilizar el lenguaje)
- Apraxias (problemas para realizar ciertas secuencias de movimientos, por ejemplo, abrocharse un botón)
- Agnosias (la persona puede percibir los objetos pero no asociarlos con el papel que habitualmente desempeñan)
- Alteraciones campimétricas (de la visión) Existen otros síntomas localizados en zonas alejadas del cerebro: se llaman síntomas de falsa localización y se deben a la misma hipertensión intracraneal o al desarrollo de un síndrome de herniamiento cerebral (un desplazamiento del tronco encefálico a causa de la presión).
Etiquetas: Cáncer cerebral
Cáncer en el cerebro
El cerebro es uno de los órganos más importantes del cuerpo, en él está el sistema nervioso central, que controla todas las funciones del cuerpo
 El
cerebro es el órgano del cuerpo del que dependen todas las reacciones
que nos permiten actuar como seres humanos. Es una masa gelatinosa de
color gisáceo que se encuentra protegida por los huesos del cráneo y
empieza justo detrás de los ojos y la nariz y se extiende hasta los
huesos del paladar rellenado toda la cavidad craneal.
El
cerebro es el órgano del cuerpo del que dependen todas las reacciones
que nos permiten actuar como seres humanos. Es una masa gelatinosa de
color gisáceo que se encuentra protegida por los huesos del cráneo y
empieza justo detrás de los ojos y la nariz y se extiende hasta los
huesos del paladar rellenado toda la cavidad craneal.Etiquetas: Cáncer cerebral
Cáncer óseo infantil
El cáncer óseo infantil en la mayoría de los casos se desarrolla durante
los periodos de crecimiento rápido, es decir en la pubertad, pero se
desconoce su causa y origen, aunque las condiciones que causan un mayor
deterioro de los huesos y su regeneración en un período de tiempo largo
aumentan el riesgo de desarrollar tumores.
Algunos factores de riesgo en los tumores primarios en los niños, pueden ser.
- La genética y predisposición a padecer el cáncer.
- La exposición frecuente a radiaciones, generalmente por el uso
excesivo de radiografías o por radiaciones por otro tipo de cáncer.
- La enfermedad de Pager o la exostosis múltiple hereditaria, que ocasiona un crecimiento excesivo de los huesos.
- La exposición a quimioterapias.
- El retinoblastoma.
- El Síndrome de Li-Fraumeni.
En los adultos además está:
- La enfermedad de Pager.
- La exposición a materiales radiactivos.
Algunos de los síntomas o signos que caracterizan al cáncer de huesos, dependiendo de su ubicación, son:
- Fracturas inexplicables por lesiones menores.
- Fatiga.
- Pérdida de peso sin motivo aparente.
- Pérdida de apetito.
- Dolor articular y óseo agudo.
- Dolor en el lugar en donde se localiza el tumor.
- Bultos o hinchazones que aumentan de tamaño y pueden o no ser
dolorosos, tanto en el sitio en donde se localiza en el tumor como en
las articulaciones.
- Fiebre.
- Sudor nocturno.
Etiquetas: Cáncer oseo
¿Qué son los antioxidantes?
¿Qué son los antioxidantes? son unas sustancias existentes en determinados alimentos que nos protegen frente a los radicales libres, causantes de los procesos de envejecimiento y de algunas otras enfermedades.
¿Qué son los radicales libres? Son moléculas "desequilibras", con átomos que tienen un electrón en capacidad de aparearse, por lo que son muy reactivos. Estos radicales recorren nuestro organismo intentando captar un electrón de las moléculas estables, con el fin de lograr su estabilidad electroquímica y con potenciales reacciones en cadenas destructoras de nuestras células.
Los antioxidantes y los radicales libres. Los antioxidantes retrasan el proceso de envejecimiento combatiendo la degeneración y muerte de las células que provocan los radicales libres. La incapacidad de nuestro cuerpo para neutralizar los radicales libres a los que nos exponemos diariamente nos obliga a recurrir a alimentos con la propiedades antioxidantes con capacidad de neutralizarlos.
Antioxidantes y cáncer. Muchas investigaciones ponen énfasis en llevar dietas adecuadas que sean aliados activos contra el cáncer. Estas dietas parten de enzimas y sustancias antioxidantes de determinados alimentos que son ricos en los componentes que recogemos arriba. Los mecanismos son diversos y van desde la inhibición hasta una reacción más activa del sistema inmunológico en general.
Fuente: http://www.euroresidentes.com
Etiquetas: anticancerigenos











